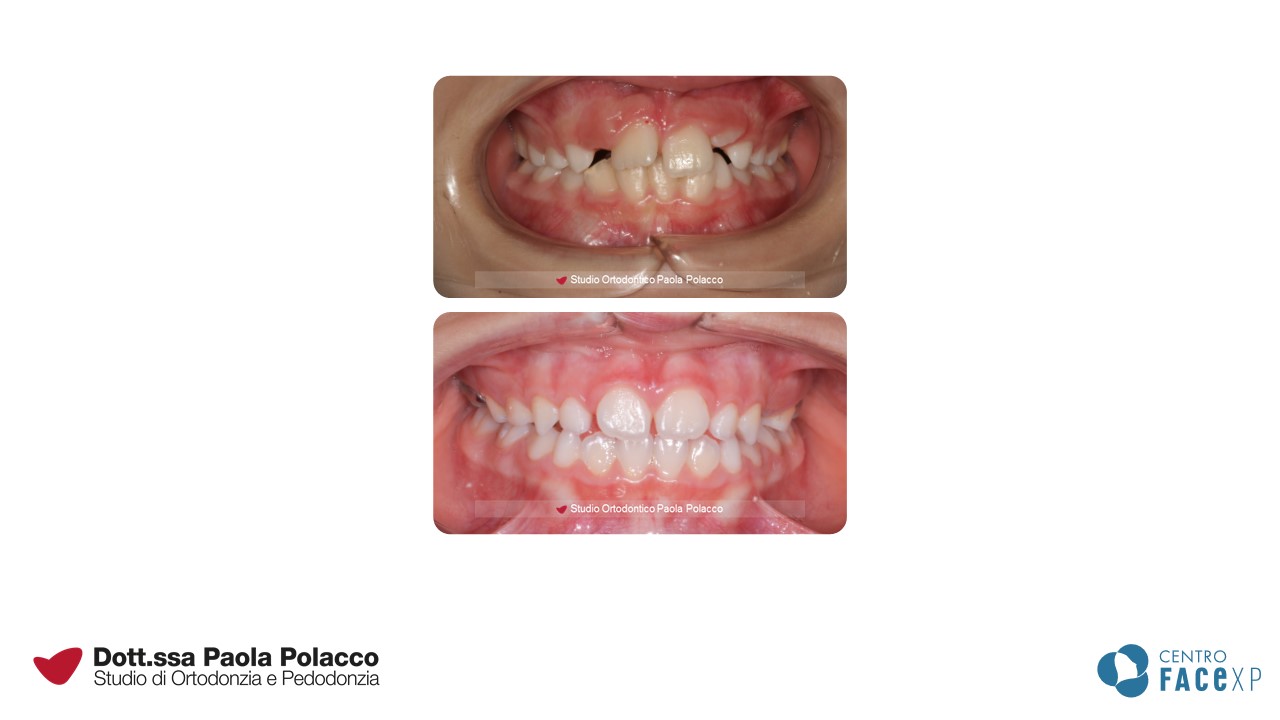
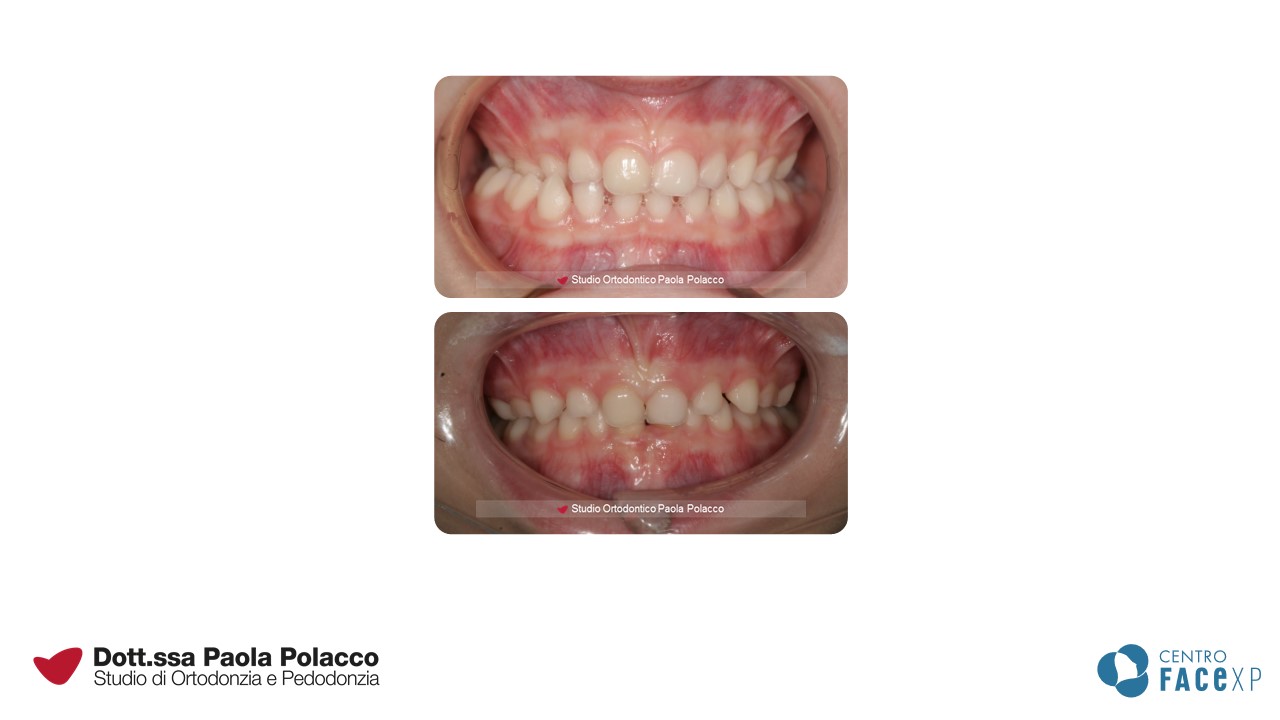
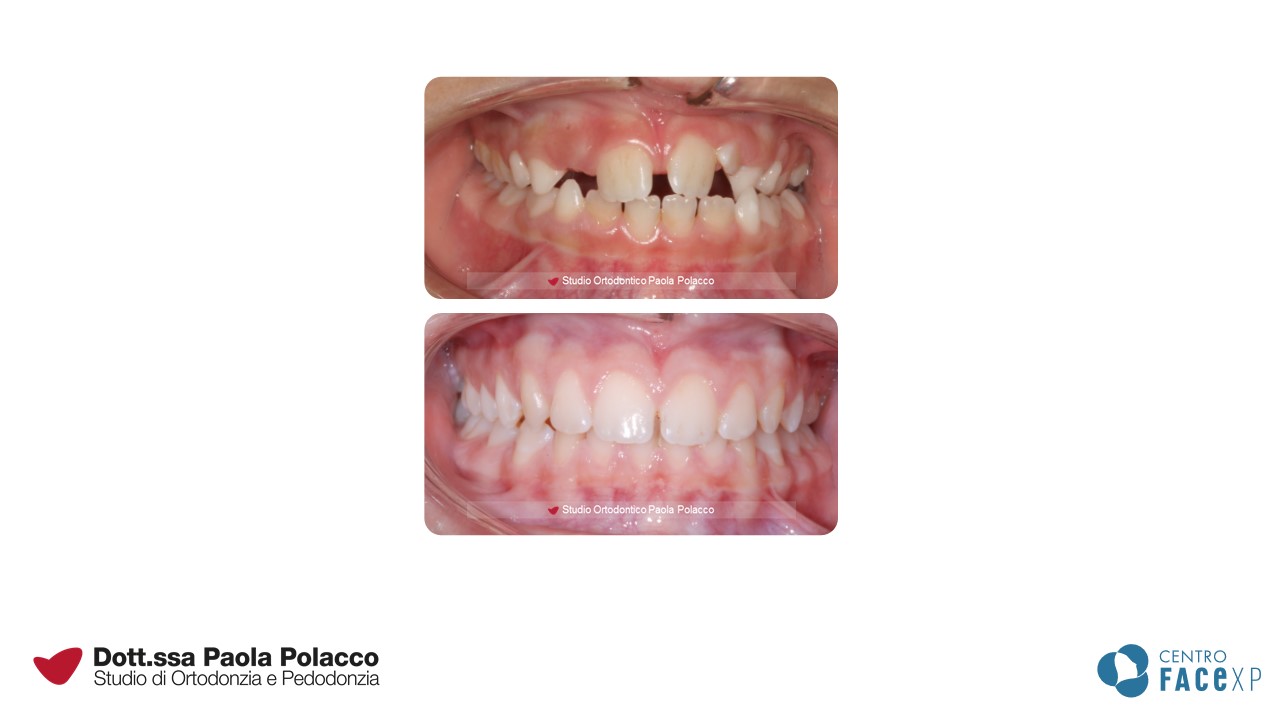
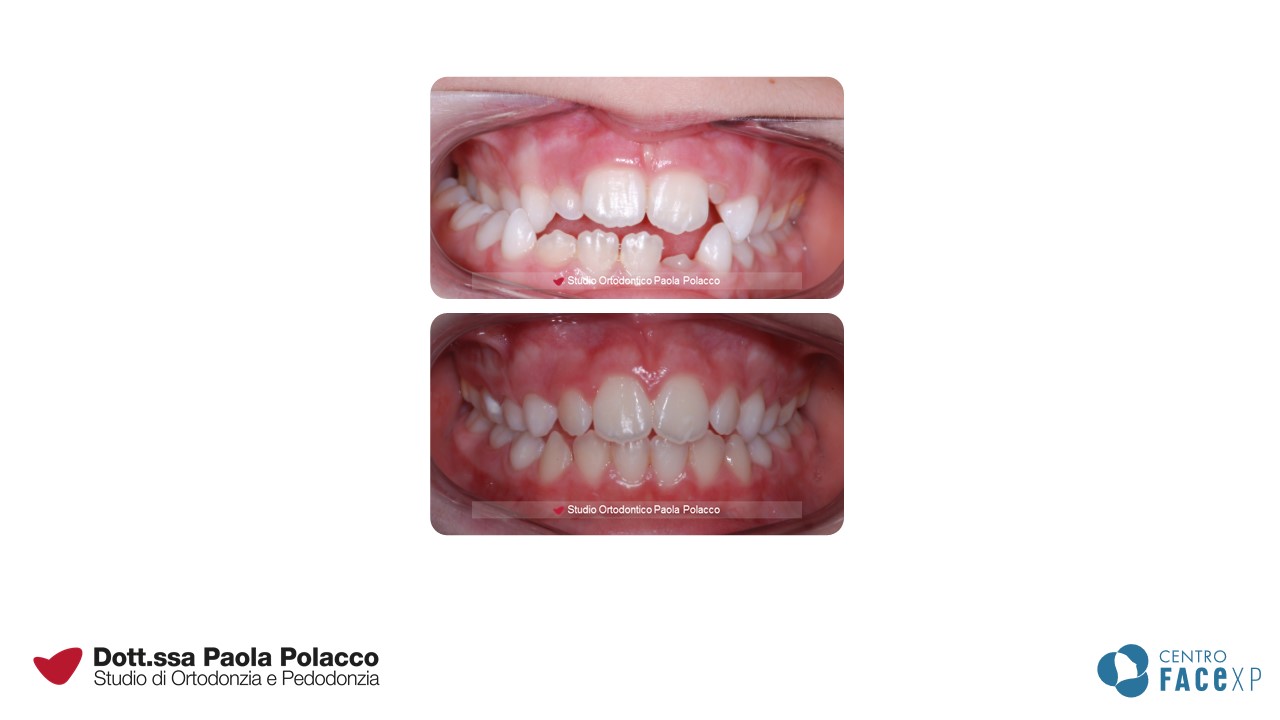
Sebbene un ortodontista possa migliorare il sorriso ad ogni età, esiste un momento ottimale per iniziare il trattamento.
Il timing di inizio del trattamento ortodontico è specifico per ogni caso.
Quando bisogna portare il bambino dall’ortodontista ?
In genere è preferibile effettuare una prima visita dal dentista quando l’eruzione dei denti da latte è completata.
Noi consigliamo di portare il bambino per un primo controllo verso i 3 anni perché vogliamo instaurare subito un approccio positivo con il nostro piccolo paziente, che deve imparare a conoscere gli ambienti, entrare in confidenza con la poltrona su cui effettuiamo i controlli e soprattutto sviluppare un atteggiamento positivo verso il dentista.
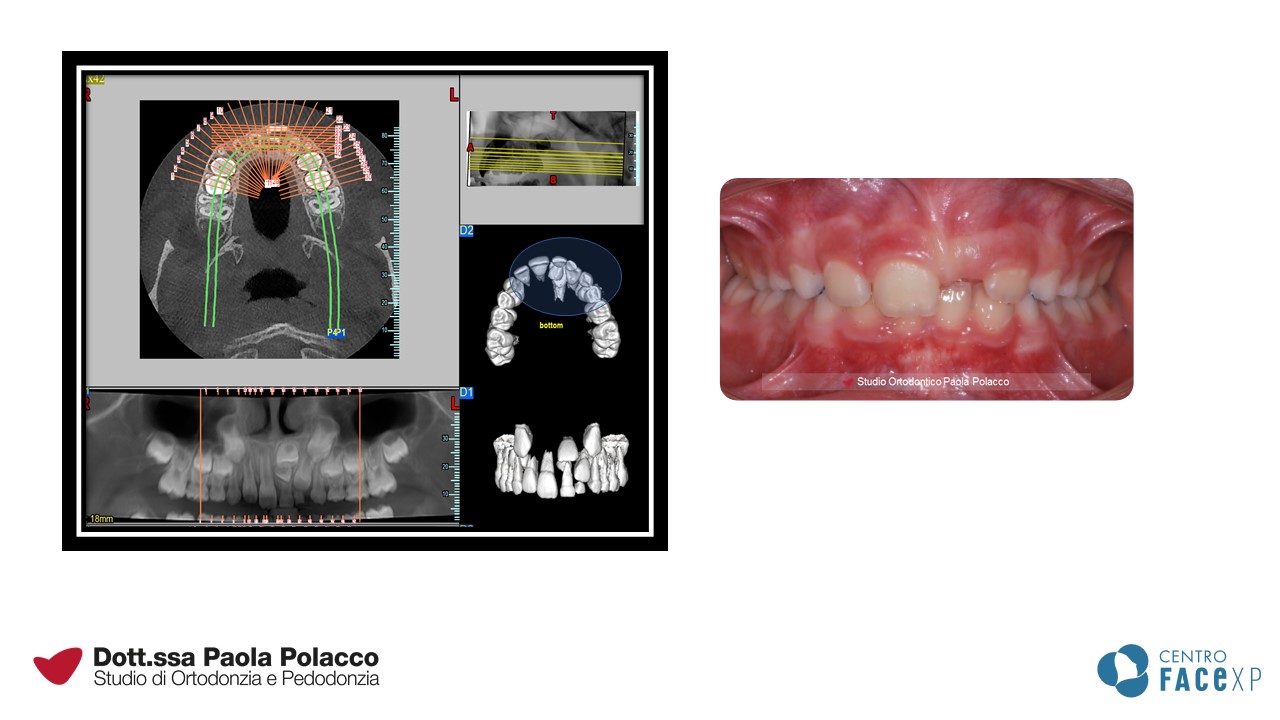
Oltre a dare le informazioni ai genitori su come aiutare a educare il bambino a prendersi cura dei propri denti, è importante inquadrare la situazione complessiva della bocca per capire se esiste la necessità di un trattamento precoce o se invece è preferibile monitorare la situazione dentale attraverso controlli periodici. I “denti storti” non sono infatti l’unico parametro che viene valutato durante la prima visita, ma l’ortodontista si preoccupa di verificare anche la funzionalità della bocca, la relazione tra le ossa del cranio, la presenza di abitudini viziate quale il succhiamento del dito o del ciuccio, la deglutizione atipica (la lingua non si posiziona correttamente) o la respirazione orale.
Perché alcune volte è necessario effettuare un trattamento ortodontico precoce?
In ortodonzia, la prima fase di trattamento non si preoccupa principalmente di allineare i denti (anche se solitamente è un effetto di cui i denti presenti in arcata beneficiano) ma di controllare la crescita delle basi ossee. I vantaggi di un trattamento precoce detto anche intercettivo o di prima fase sono quelli di:
- Creare spazio per i denti qualora sia presente un affollamento
- Intercettare le abitudini viziate quali la deglutizione atipica, la suzione non nutritiva (succhiamento protratto del pollice o del ciuccio), la respirazione orale
- Aiutare nello sviluppo del linguaggio ed agire in sinergia per risolvere problemi di competenza dell’otorinolaringoiatra o della logopedista
- Garantire, ove possibile, uno sviluppo simmetrico dei mascellari influenzando la crescita delle basi ossee
- Ridurre il rischio di trauma dei denti frontali protrusi
- Correggere morsi incrociati dentali
- Mantenere lo spazio in caso di perdita precoce dei decidui
- Ridurre la necessità di estrazioni
Se viene eseguito un trattamento ortodontico precoce a 7-9 anni, è necessario rimettere l’apparecchio in età adolescenziale?
Dopo il trattamento intercettivo segue una fase di attesa dell’eruzione dei denti permanenti durante la quale, in alcuni casi, potrebbe essere necessario mantenere i risultati conseguiti attraverso l’uso di apparecchiature fisse o rimovibili. Questa è una fase di Contenzione del risultato e di monitoraggio della crescita e della permuta
La necessità di una fase successiva di trattamento dipende dal tipo di crescita del paziente o dalla posizione dei denti che devono ancora nascere e quindi, anche se si è intercettato il problema precocemente, potrebbe essere necessario rimettere l’apparecchio per una seconda fase.
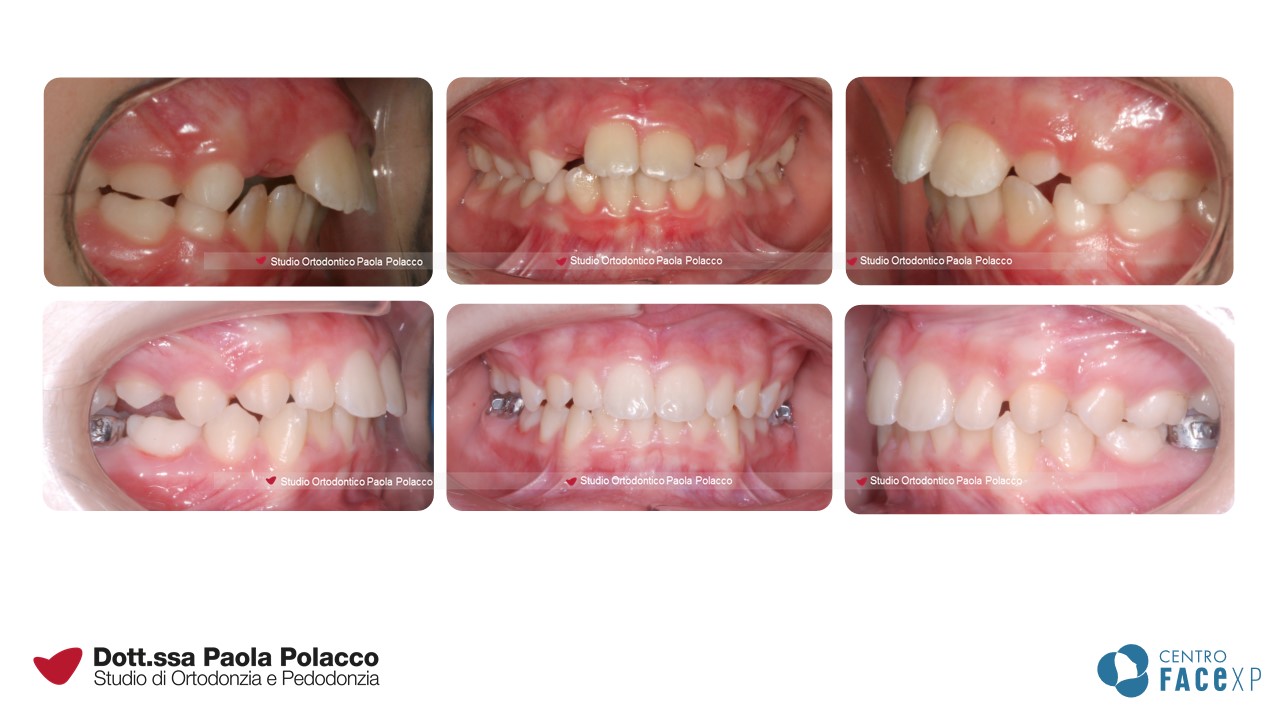
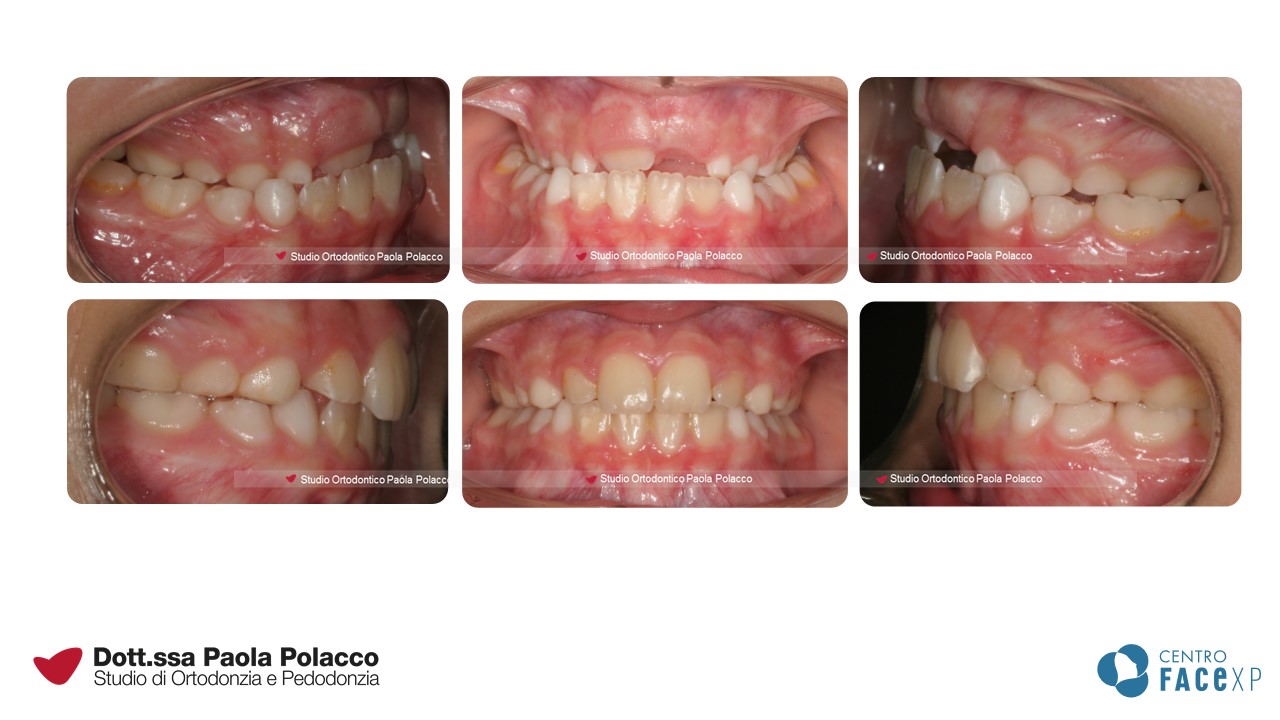
Denti sporgenti
Per ottenere una buona chiusura tra le arcate, i denti e le basi ossee devono essere ben allineati nei tre piani dello spazio. Questo crea le condizioni per far chiudere I denti superiori sugli inferiori come il coperchio di una scatola. Si configura quindi quello che in Ortodonzia viene definito un quadro di I classe.
Invece, quando esiste una distanza sagittale tra le due arcate, spesso percepita come “denti superiori sporgenti”, si parla di II classe dentale o scheletrica. Tra gli incisivi superiori ed inferiori sussiste una distanza che a volte rende difficile il sigillo labiale, lo sviluppo di una corretta funzionalità della lingua e, quando particolarmente accentuata, può creare problemi estetici e aumentare il rischio di trauma dentale.
Per individuare il trattamento specifico del caso, è importante diagnosticare se questo problema sia dovuto ad un’arcata superiore troppo in avanti o ad una mandibola arretrata a volte caratterizzata da un mento sfuggente.
Quale è la causa?
Quando si valuta una malocclusione bisogna sempre capire se è determinata su base genetica ereditaria (esisterà quindi una famigliarità) o se è dovuta a fattori acquisiti dovuti a funzionalità della bocca non corretta o ad anomalie della permuta dentale. In genere se è dovuta ai denti superiori più in fuori il problema è legato a:
- suzione non nutritiva protratta nel tempo (succhiamento del ciuccio o del dito)
- presenza di deglutizione atipica: la lingua durante la deglutizione continua ad interporsi tra i denti, mantenendo una postura tipica del lattante, invece che posizionarsi sul palato, in corrispondenza della papilla retroincisale
- malposizioni linguali durante il linguaggio
- difetto di spazio in arcata
- ipotono della muscolatura periorale
Quando è consigliabile effettuare un trattamento precoce?
Solitamente questo tipo di problema viene indirizzato in modo efficace quando il paziente entra nel picco di crescita tra i 10 e i 13 anni, ma può essere consigliabile intervenire prima:
- per ridurre il rischio di trauma a livello incisale
- se esistono esigenze estetiche che richiedono un miglioramento della percezione della posizione degli incisivi
- se sussistono esigenze funzionali che richiedono il ripristino di un sigillo labiale
- se sono presenti problemi associati negli altri piani dello spazio che quindi amplificano la necessità di un trattamento precoce
- se il problema tende a peggiorare per interposizione del labbro inferiore
Dopo la visita iniziale, sarà possibile discutere con la Dottoressa l’entità del problema di II classe, i tipi di dispositivi ortodontici necessari per correggerla, il momento più opportuno per farlo in base alla specifica situazione.
Da le “Linee guida nazionali per la prevenzione e la gestione clinica dei traumi dentali negli individui in età evolutiva – Ministero della Salute – Febbraio 2018”.
Negli individui nei quali si riscontra l’aumento dell’overjet (distanza tra incisivi superiori e inferiori in senso antero-posteriore), come nei soggetti che hanno l’abitudine a succhiare il pollice o il ciuccio, è più frequente, in caso di caduta frontale, l’evenienza di traumi dentari. È, pertanto, importante ricorrere a visite specialistiche odontoiatriche al fine di intercettare e correggere precocemente eventuali protrusioni dentarie.
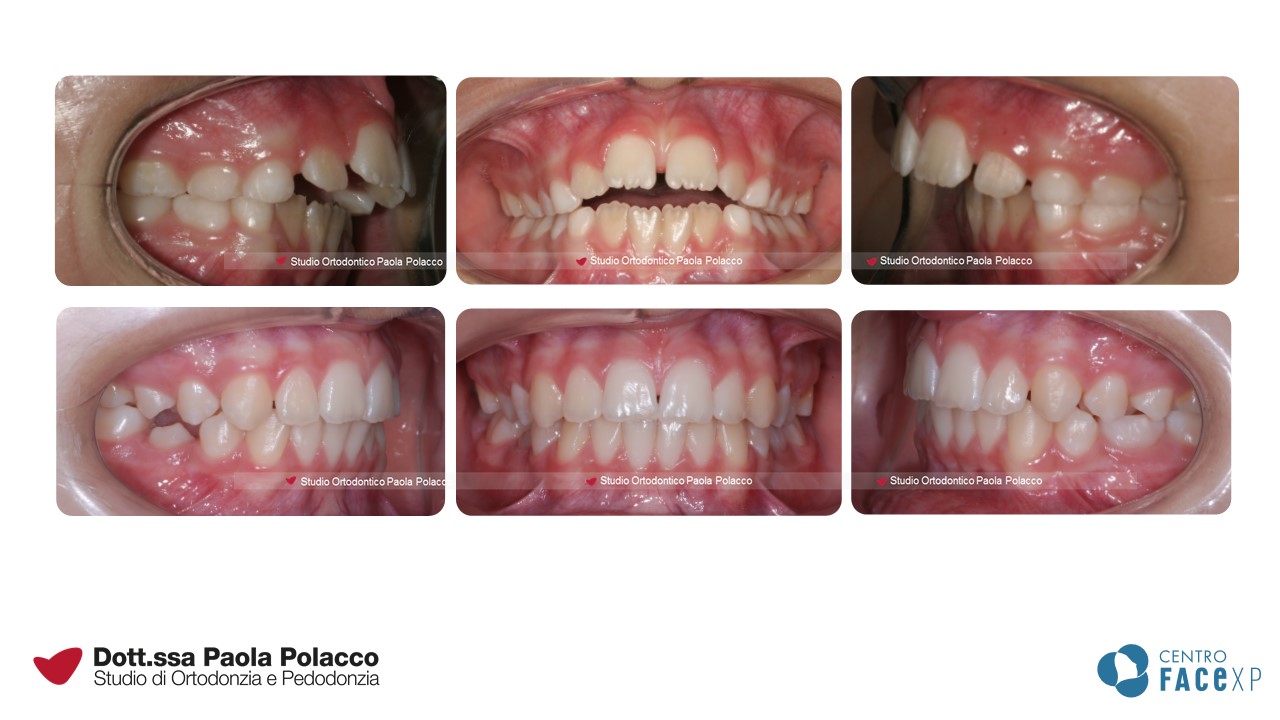
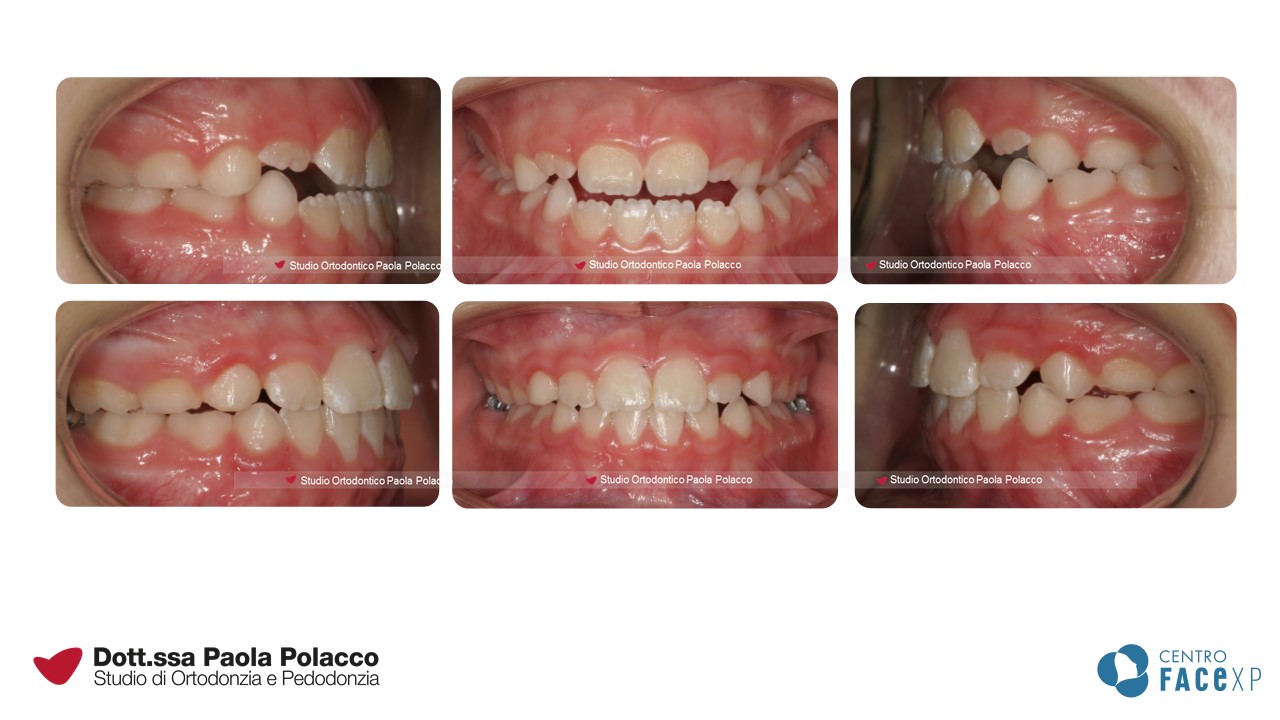
Denti affollati
È possibile diagnosticare potenziali problemi di affollamento anche quando i bambini sono molto piccoli. La condizione fisiologica prevede infatti che fra i denti da latte siano presenti degli spazi naturali (spazi dei primati). La loro assenza a 2-3 anni di età prelude per un potenziale affollamento dei denti permanenti.
L’affollamento si risolve spontaneamente con la crescita?
Spesso si pensa che l’affollamento possa risolversi per naturale espansione delle arcate durante la crescita. Questo è vero fino a 7-8 anni, quando l’eruzione degli incisivi permanenti avviene in posizione più esterna (più vestibolare) e determina un aumento dello spazio in arcata nella zona anteriore. Successivamente la crescita delle basi ossee si verifica soprattutto nelle zone posteriori per dare spazio ai nuovi molari che arriveranno. Per cui l’entità dell’affollamento anteriore che si osserva verso gli 8 anni raramente tende a risolversi spontaneamente.
In alcuni casi, per evitare che i nuovi denti arrivino in una posizione sfavorevole (molto disallineati o con una quantità di gengiva che li ricopre scarsa) o che addirittura non trovino spazio per erompere, è consigliato effettuare un intervento precoce di espansione ed allineamento dentale in dentatura mista (ovvero quando sono in arcata sia i denti permanenti che da latte) A volte, la gestione corretta della permuta dentale con estrazioni strategiche dei denti da latte o la loro riduzione interprossimale (stripping) permette di ottenere un buon allineamento anche senza dover ricorrere all’uso di apparecchiature. Per questo è importante seguire il bambino nella crescita, per poter mettere in atto strategie di trattamento che riducano al minimo il tempo di impiego di dispositivi ortodontici.
Palato stretto
In condizioni fisiologiche, l’arcata superiore deve essere più ampia di quella inferiore per permettere una chiusura simmetrica ed equilibrata della bocca, in modo da poter creare un incastro perfetto tra i denti posteriori.
A volte, a seguito di fattori genetici, di una respirazione non corretta, del succhiamento protratto o di una postura bassa della lingua, il palato risulta più stretto. La mandibola non sempre riesce a chiudere in modo omogeneo e fluido e quindi devia da un lato per cercare contatti occlusali stabili.
Si configura quindi un quadro di morso crociato posteriore che può essere mono o bilaterale.
Quando si deve correggere un palato stretto?
In genere, si consiglia di correggere precocemente questo tipo di problema per evitare che si strutturi una asimmetria scheletrica con inclinazioni disfunzionali del piano occlusale e per permettere uno sviluppo omogeneo dell’articolazione che unisce la mandibola al cranio (temporo-mandibolare)
Inoltre, la sutura mediana del palato tende ad ossificarsi progressivamente a partire dai 10 anni offrendo così maggiore resistenza alle manovre di espansione che, devono essere eseguite con maggiore attenzione perché il sistema ortodontico richiede più energia per creare la separazione della sutura.
Quale dispositivo è consigliabile usare?
Uno dei dispositivi che viene usato più frequentemente per correggere il problema è rappresentato dall’espansore del palato, la cui frequente attivazione, effettuata a casa dai genitori, determina una correzione rapida del problema (2-3 mesi). L’entità della attivazione dipende dalla entità della contrazione del palato. Il dispositivo dovrà poi rimanere in sede per un periodo sufficientemente lungo da permettere l’ossificazione della sutura del palato.
I vantaggi legati all’uso di questo dispositivo sono quindi:
- la risoluzione del morso incrociato
- l’aumento dello spazio in arcata e la risoluzione dell’affollamento e della proinclinazione incisale
- miglioramento della funzionalità mandibolare
- miglioramento della pervietà delle vie respiratorie
- migliore funzionalità della bocca
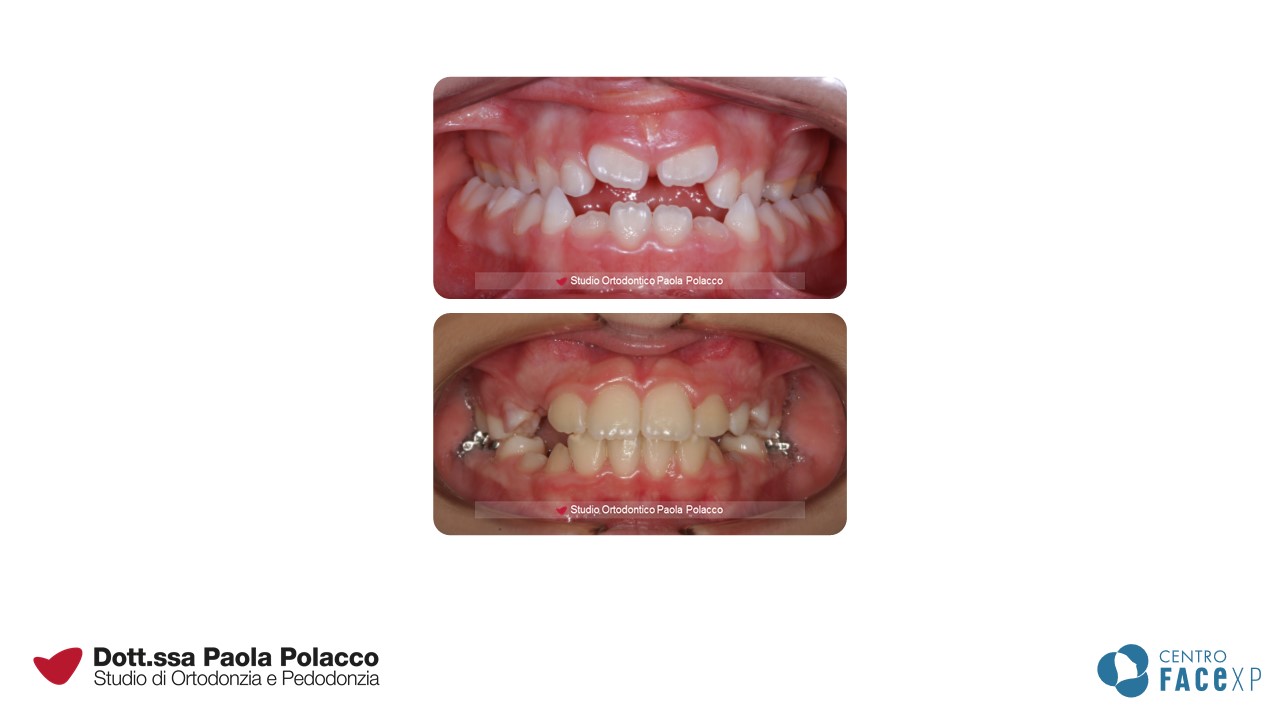
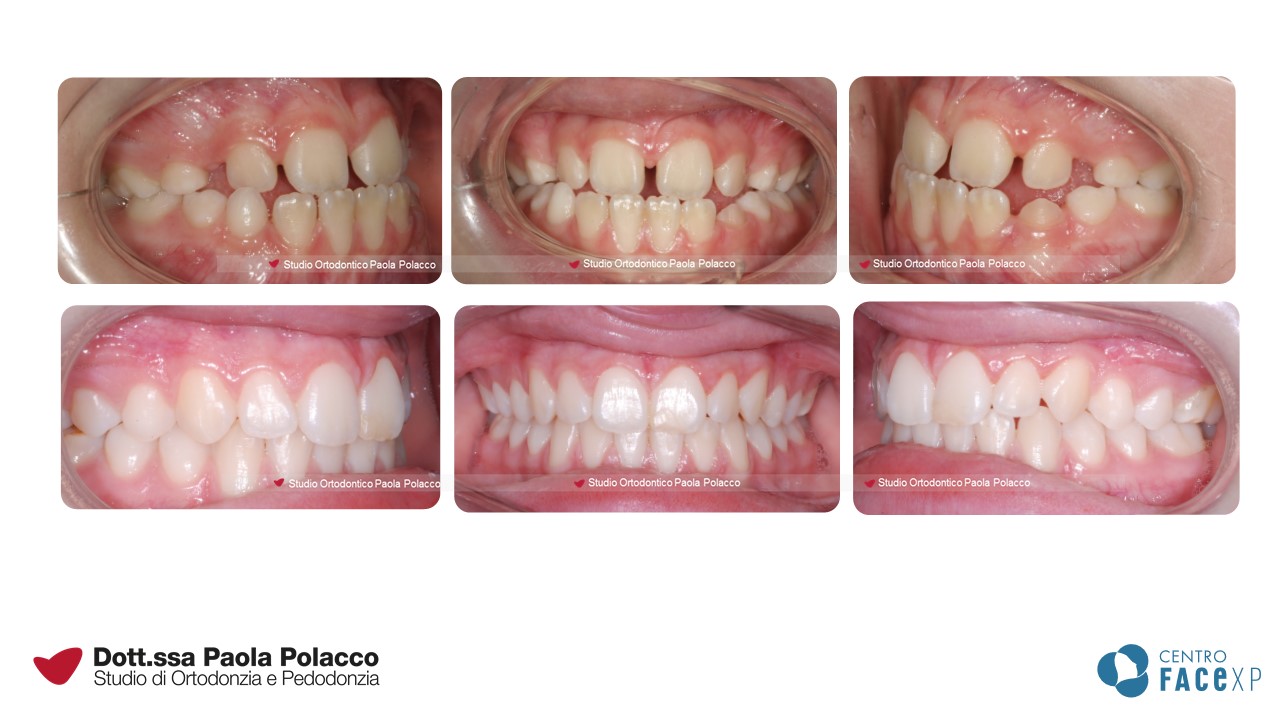
Morso inverso anteriore
Quando gli incisivi superiori chiudono all’interno degli incisivi inferiori, in ortodonzia, si parla di morso inverso anteriore o rapporto di III classe.
In questo caso è importante diagnosticare quale struttura sia implicata nel determinare il problema, ovvero se:
- è un problema prevalentemente dentale dovuto a denti superiori retroinclinati o a denti inferiori proinclinati.
- se è un problema scheletrico dovuto ad un iposviluppo del mascellare superiore (solitamente associato a retrusione del labbro superiore e a difetto di proiezione zigomatica) o ad una dimensione eccessiva della mandibola.
- se sussiste una componente funzionale dovuta ad uno scivolamento anteriore della mandibola: i denti inferiori quando chiudono, incontrano quelli inferiori e tendono a scivolare anteriormente per cercare una posizione occlusale più stabile.
Se il problema è esclusivamente dentale, può essere trattato ad ogni età perché richiede “solo” uno spostamento dei denti. È importante però risolverlo quando viene riconosciuto per evitare che si crei una usura dei denti anteriori a causa di una errata masticazione.
Se il problema è scheletrico, tanto più precoce è la diagnosi del problema, tanto maggiori saranno le possibilità di successo terapeutico, poiché è importante trazionare in avanti l’osso superiore quando le suture craniche sono ancora plastiche. È questo, infatti, uno dei pochi problemi ortodontici che richiedono un intervento il più possibile precoce. Una volta normalizzata la posizione spaziale dento-scheletrica, il paziente viene controllato periodicamente.
Se si risolve il problema precocemente, non è necessario intervenire successivamente?
Purtroppo, esistono dei casi in cui il morso inverso si ripresenta. Sono in genere quei casi in cui il problema è dovuto prevalentemente alla mandibola ed esiste una forte componente genetica che “programma” una crescita mandibolare in eccesso sia in termini quantitativi che temporali: ovvero quando la crescita dovrebbe normalmente fermarsi, in alcuni casi di III classe, continua. Sono i casi nei quali, a volte è preferibile attendere i 18-20 anni prima di intervenire nuovamente, per poter stimare in modo preciso la reale entità del problema ed evitare interventi troppo lunghi ed inefficaci.
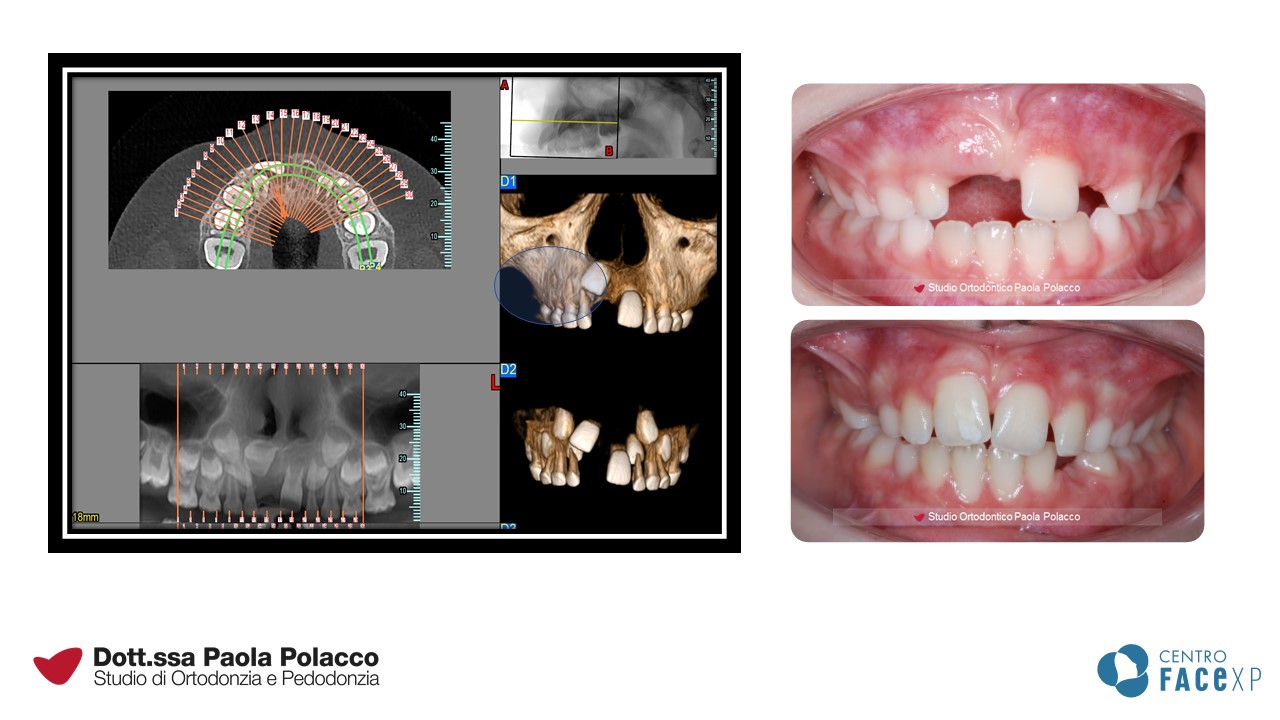
Anomalie della permuta dentale
l tragitto che i denti permanenti devono compiere per arrivare in arcata durante la permuta dentale, ovvero durante il passaggio dalla dentatura da latte a quella permanente, può subire delle variazioni dovute a motivi genetici o locali.
Se il dente permanente non arriva bisogna quindi preoccuparsi?
In genere un ritardo dell’eruzione del dente permanente non deve preoccupare il genitore perché ogni bambino ha un timing di eruzione dentale personale: ci sono infatti bambini che iniziano la scuola media senza più denti da latte e ragazzi che perdono l’ultimo dente da latte al liceo.
Tuttavia, esistono delle situazioni in cui l’eruzione del dente viene ostacolata: sono questi i casi che è importante intercettare il prima possibile.
La posizione non corretta di un germe (trasposizione o eruzione ectopica) o la presenza di elementi che interferiscono con il nuovo dente (come cisti o elementi sovrannumerari) alterano la tempistica di eruzione ed a volte precludono l’eruzione stessa del dente che risulta quindi incluso.
Altre volte il dente permanente non è presente, si parla allora di mancanza congenita di un dente o agenesia. Questo ci impone scelte strategiche per salvaguardare i denti da latte che non presentano il corrispettivo permanente e che sono destinati a durare il più a lungo possibile
Per questo è importante seguire il bambino durante la crescita, per controllare che la permuta dentale avvenga secondo la “tabella di marcia” e secondo una sequenza regolare. Una diagnosi precoce permette spesso di risolvere problemi di eruzione dentale prima che possano complicarsi in modo eccessivo richiedendo interventi più complessi.
Anomalie dei frenuli
Il frenulo è una plica di tessuto connettivo fibroso di lunghezza variabile che collega il processo alveolare con le strutture mucose circostanti: lingua, guance e labbra.
Se risulta più corto può determinare effetti variabili:
- frenulo linguale: riduce la mobilità della lingua, può predisporre a difficoltà di suzione e di fonazione, può avere effetti dentali determinando la proinclinazione incisale. Se particolarmente corto può avere anche effetti posturali.
- frenulo vestibolare: esercita una trazione sulla mucosa libera del processo alveolare, aumentando il rischio di recessioni gengivali.
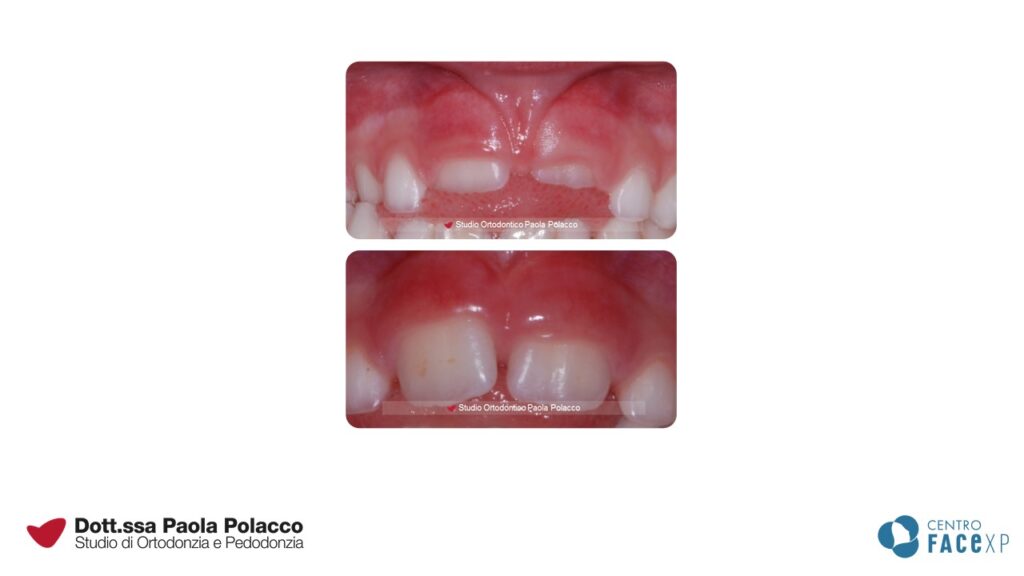
- frenulo tetto labiale: dal labbro superiore si inserisce tra i due incisivi centrali. Con la crescita tende a ridursi, tuttavia quando è particolarmente spesso mantiene lo spazio tra gli incisivi centrali (diastema) che fisiologicamente dovrebbe chiuderci durante la permuta dentale.
Dopo una attenta valutazione del punto di inserzione del frenulo e della sua mobilità, l’ortodontista decide se è necessario rimuoverlo attraverso un intervento che di frenulotomia che in genere viene effettuato utilizzando il laser. La recente introduzione del laser per realizzare questa procedura permette di eseguire un intervento più rapido rispetto alla tradizionale tecnica chirurgica. Il taglio netto, il controllo del sanguinamento, la biostimolazione indotta dalla frequenza del laser, permette un postoperatorio più gestibile anche dai piccoli pazienti.
Come bisogna comportarsi dopo l’intervento di frenulotomia?
Dopo l’intervento è importante che la famiglia segua le istruzioni che vengono date in studio per favorire una adeguata cicatrizzazione ed evitare l’insorgenza di recidive dovute al riformarsi delle connessioni fibrose.